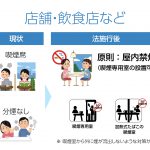
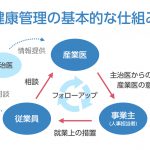
病院での臨床業務と、産業医の活動、最も違う部分はどこでしょうか? 一般的には「対象が患者か従業員か」「目的が治療か予防か」という違いが語られます。
あるいは、臨床医が「治療契約上の義務」を負うのに対し、産業医は企業が負う「安全配慮義務」を医学的側面から支えるといった法的な枠組みの違いで説明されることもあります。
もちろん、そうした説明は間違いではありません。しかし、現場に立つ私たちが日々感じている「本当の違い」は、もっと別の、リアルな手応えや違和感を伴う形で現れてくるように感じています。
例えば、病院の診察室であれば、医師が診断名を告げて治療方針を示し、必要な検査や手術の予定を組んだり、薬を処方したりしますよね。患者さんは病気やケガを治すために病院を受診しているので、医師の判断のもとで「次はどうするか」という治療の計画が、診察室の中で明確に決まっていきます。
しかし、産業医の現場では少し勝手が違います。産業医が、職場での対応を全て決定していくわけではありません。私たちの本当の役割は「社員の病気を治すこと」や「職場で起きている問題を産業医が直接解決すること」ではなく、そうした問題を企業がどう解決すればよいのか、アドバイスすることにあります。産業医が意思決定するのではなく、企業の意思決定や問題解決をサポートする役割を果たします。
1. 現場の「困った」に寄り添い、納得感のある着地点を探る
例えば、入社したばかりの若手社員が仕事のストレスで体調を崩してしまったとします。医学的に見れば「抑うつ症状があり、受診が必要」という状況です。職場では、本人は「期待に応えたい」と無理を重ねているし、上司も「彼(彼女)ならできる」と信じて期待をかけています。お互いに良かれと思っているのに、うまく噛み合わず、さらにストレスの原因になるという悪循環です。
ここで産業医が「病院を受診して、体調が回復するまで業務負荷を軽減しましょう」と、医学的に正しい対処法をアドバイスするだけでは、なかなか事態が動かないことがあります。職場側が、「具体的にどう業務を調整すればいいか分からない」とか、「今の体制では調整が難しい」、「本当にそれが本人のためになるのだろうか」と悩み、立ち止まってしまうからです。

むしろ、そういう場面こそ、産業医が最も力を発揮すべき時ではないでしょうか。職場がスムーズに動けるように、上司が抱える不安や悩みをていねいに聞き出し、代替案を提案したり、対策を一緒に練り直したりします。産業医としての経験を積むほどに、「このケースではこういう問題が起きやすいな」、「こういう調整がうまくいきそうだな」、「あの法律や判例を意識すべきだな」という引き出しが増え、関係者に納得してもらえる話し方のコツもつかめるようになってきます。
そして忘れてはならないのは、実際に現場で業務を調整し、日々本人をサポートしているのは産業医ではなく、職場の上司や周囲の社員たちだということです。産業医はあくまで「専門家として現場や会社に助言する」立場に過ぎず、実際に問題を解決しているのは、現場の当事者や社員本人にほかなりません。現場の皆さんに主役として動いてもらって初めて、産業医の存在が役に立つのだと、私は考えています。
2. 「指示」ではなく、現場が動けるように「支援」する
この考え方は、職場巡視の時も同じです。「ここに物を置くと危ないから片付けて!」と指摘するだけでは、「いや、ここに置いておかないと困るんです」という現場の事情と正面からぶつかってしまいます。結局、一時的に片付けられるかもしれませんが、しばらくすると元通りということもよくあります。
だから私は、まず「これは、何に使うものなんですか? いつもここに置いておくものなんですか?」と、職場の状況や業務の手順を詳しく教えてもらうようにしています。その上で、整理整頓や職場の動線管理の基本を伝えたり、他部署の事例を紹介したりして、現場の人たちが自分たちの手で解決策を見つけられるよう促します。
実際に、私の指摘をきっかけに現場が自発的に動き出し、半年から1年くらいかけて作業場所全体のレイアウトが劇的に改善されたことがありました。これは、私の指導が素晴らしかったわけではなく、現場の皆さんが主役となって取り組んでくれた結果です。もしかすると、たまたま設備の更新やレイアウト変更の時期と重なったのかもしれません。それでも、職場全体が良くなっていく瞬間に立ち会えると、「産業医としてこの現場に関われて良かったなあ」と大きな喜びを感じます。
3. 現場に合わせた「複数の選択肢」を用意する
産業医がいくら知識を蓄えても、職場の課題をスッキリ解決できる「唯一の正解」をズバリと提示できるとは限りません。ケースごとに職場の状況や背景は異なりますし、何より産業医が現場のすべてを把握しているわけでもないからです。
「私は専門家で、そのために雇われているんだから、私の言うことに従ってください」と産業医目線の結論を押しつけるだけでは、現場は動きません。かといって「それは会社で考えてください」と判断を丸投げしてしまうのも、専門家として無責任です。産業医の大切な役割は、職場が安全配慮義務を果たせるよう適切な意見を述べ、納得感のある意思決定と課題解決をサポートすることだと考えています。
実は、経験を積んだ産業医の頭の中には、「ベストな策」や「次善の策」だけでなく、「現実的な落とし所①・②・③」、そして「やむを得ない場合の策」、「どうにもならない場合の最後の策」といった複数の引き出しが常に用意されています。
そうした材料を提示しながら、担当者や社員と一緒に、その現場の状況にとって最適な対応を検討していきます。このプロセスは、臨床医が診察室で行う治療方針の決定とは、全く異なる手応えと感触を伴うものです。
4. 臨床とは異なる「社内の意思決定のルール」を理解する
臨床の場では、たとえ患者さんが主役であっても、専門的な判断の主導権は医師が握っています。医師がエビデンスに基づいた最良の治療法を説明すれば、インフォームドコンセントを経て、多くの患者さんは「先生にお任せします」と提案を受け入れることが一般的です。診察室では、医師の専門性が決定的な指針となりますし、治療の中心となるのは医師の知見や技術です。
しかし、産業保健において最終的な決定を下すのは、あくまで「会社」です。産業医からの助言はあくまで参考意見の一つに過ぎず、業務への影響やコスト、人事制度など、さまざまな「会社の理屈」を総合して判断が下されます。
産業医の意見がそのまま採用されるとは限りません。むしろ、対話の中で、現場の担当者からより実情に即した名案が出てくることもあります。また、時には産業医の手を離れたところで、上位者の意向を踏まえて、組織としての最終決定が下されることもあります。
こうした「意思決定に至るプロセス」や「医師の関わり方」が、臨床と産業保健で最も大きく違うところかもしれません。
5. 場面に応じた役割を使い分け、現場のプロセスに寄り添う
産業医の役割は、会社が適切な意思決定を下せるように、現場の担当者を支えることだと考えています。
社員の健康を守り、会社が安全配慮義務を果たせる環境を整える。そのために、医学的な視点や法令をふまえつつ、社内での対話や調整がスムーズに進むよう、一つひとつのプロセスを丁寧に支援していく。それこそが、産業医に求められる大切な役割ではないでしょうか。
また、その時々の課題に合わせて、立ち位置や役割を使い分けることもあります。 法令遵守が問われる場面では、一線を守る「番人」として。健康経営やデータ分析の際には、戦略をともに考える「パートナー」や「データアナリスト」として。
さらに、心理的安全性やウェルビーイングを醸成する場面では、組織に変化をもたらす役割(チェンジエージェント)として、職場文化のアップデートを促します。そして、病気と仕事の両立支援や心の健康を扱う場面では、対話をつなぐ「コーディネーター」や、個人に寄り添う「支援者」として関わります。こうした多様な顔を持ち、場面に応じてしなやかに役割を変えることで、組織にとってより意味のある関わりができるようになります。
産業保健の主役は、あくまで「企業」と「労働者」です。たとえ産業医が主役ではなくても、職場や会社が自律的に良くなっていく、そのプロセスに専門職として関わらせてもらえることに、私はこの仕事の面白さとやりがいを感じています。